Prof.in Dr.in Britta Böckmann
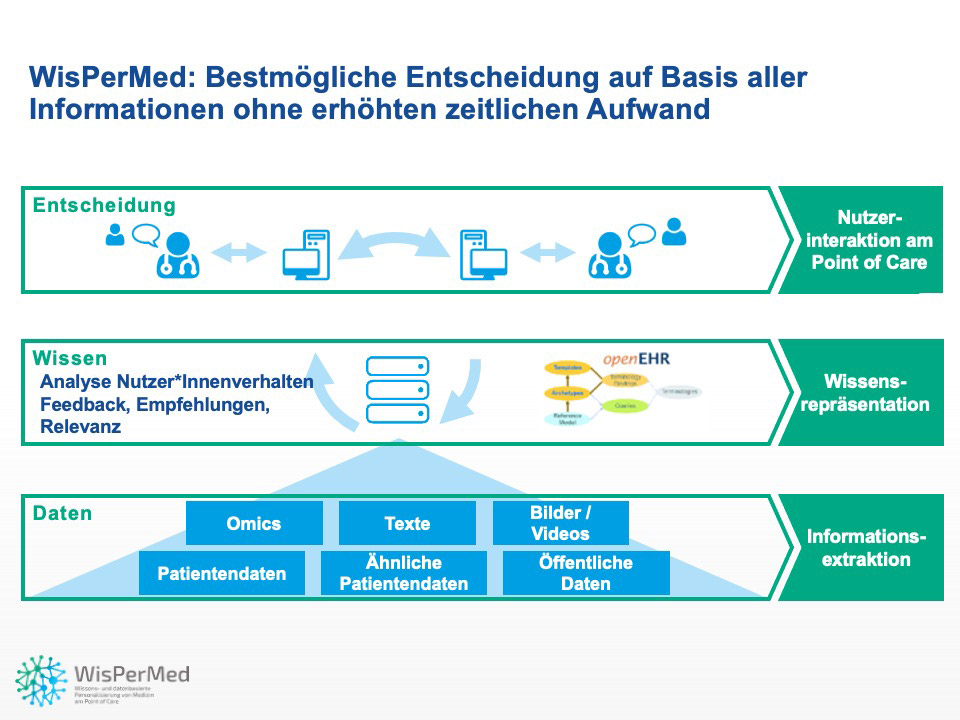
Datenbasierte Personalisierung in der Medizin
Als angewandte Wissenschaft, die digitale Technologien für die Medizin adaptiert, arbeiten wir sehr interdisziplinär im engen Austausch mit Medizin, Pflege und manchmal auch Gesundheitsökonomie und gleichzeitig in sehr heterogenen Feldern. Von der Einbindung von PatientInnen in Behandlungsprozesse durch Apps über Daten- und Prozessintegration für integrierte Versorgungsprozesse bis zur KI-basierten Entscheidungsunterstützung für ÄrztInnen entwickeln und evaluieren wir innovative Lösungsansätze. Dabei ist eine enge Zusammenarbeit mit Praxispartnern ebenso wichtig wie eine enge Kopplung von Forschung und Lehre, um in diesem wichtigen Feld qualifizierten Nachwuchs auszubilden.
Interview mit Prof.in Dr.in Britta Böckmann
Sie sind mit der FH Dortmund an dem kürzlich gegründeten Graduiertenkolleg WisPerMed beteiligt, in dem zu datenbasierter Personalisierung in der Medizin geforscht wird? Was sind die Ziele des Graduiertenkollegs und wer profitiert von der Forschung?
Das wichtigste Ziel ist es, interdisziplinär hervorragend qualifizierte DoktorandInnen auszubilden in diesem wichtigen Forschungsgebiet, in dem es um die spannende Frage geht, wie wir welches Wissen aufbereiten, manchmal auch überhaupt erst generieren können, so dass ÄrztInnen bessere Entscheidungen treffen und letztendlich PatientInnen besser behandeln. Das wirft viele Forschungsfragen auf, denen wir uns widmen – von der Zusammenführung und Integration extrem heterogener Daten bis zu psychologischen Studien, wie ÄrztInnen mit Entscheidungsunterstützung umgehen, wo z.B. ein Bias entsteht durch vorgefertigte Meinungen. Datenquellen sind z.B. Patientendaten von strukturierten Daten über Bilder und Texte bis hin zum Genom, öffentliche Daten wie Literaturdatenbanken, Studien, Leitlinien bis hin zu dem Verhalten der NutzerInnen.
Die Digitalisierung im Gesundheitssektor schreitet voran, die Telematik wird ausgebaut. Kritisiert wird dabei oft der Umgang mit sensiblen Patientendaten an. Ist die Kritik Ihrer Meinung nach berechtigt?
Nein, gar nicht. Wir haben sehr hohe Datenschutz- und Ethikstandards, entsprechende Konzepte werden eingefordert und geliefert, das Thema ist in seiner in der Realität relevanten Tragweite überschätzt. Ich verstehe die Sorgen dahinter, da es sich ja um sehr sensible Daten handelt, würde mir aber wünschen, dass man sich besser informiert.
Ab 2021 wird es die elektronische Patientenakte geben. Halten Sie die ePA, so wie sie eingeführt wird, für ausgereift? Welchen Nutzen hat sie für medizinisches Personal und für Patient*innen? Wo sehen Sie noch Handlungsbedarf?
So wie die Akte ab 2021 kommt, wird sie wahrscheinlich noch wenig genutzt, da das Potenzial nicht annähernd ausgeschöpft ist. Das beginnt mit der Problematik, dass ÄrztInnen erst ab Mitte des Jahres die technischen Voraussetzungen schaffen müssen, Daten in die Akte zu spielen und aus ihr zu beziehen, so dass zunächst mal nur Daten drin sind, die der Patient selbst einspeist. Zum anderen wird auch die feingranulare Berechtigung, die der Patient vergibt, erst 2022 möglich sein, was sicher aufgrund der ohnehin immer starken datenschutzrechtlichen Bedenken von der Nutzung abhalten wird. Dennoch hat die Akte, wenn sie dann funktional besser ausgebaut ist, riesiges Potenzial. Bei Medikamenten wird das z.B. sehr deutlich. Digital gespeichert zu haben, welche Medikamente man nimmt und das vollständig, verhindert die Gabe weiterer Wirkstoffe, die zu Kontraindikationen führen. Auch das Potenzial für Forschung – ab 2023 kann man ja seine Daten anonym spenden – ist erheblich.
Wie sehen Sie Deutschland in Bezug auf die Digitalisierung im Gesundheitswesen aufgestellt? Was braucht es, damit Deutschland im internationalen Vergleich nicht den Anschluss verliert?
Wir sind gegenüber skandinavischen Ländern, aber auch Amerika oder Österreich, immer noch ziemlich hinten dran, was den Austausch von Daten über Sektoren und Einrichtungsgrenzen hinweg angeht. Es passiert aber gerade viel, Herr Spahn, der fest an das Potenzial der Digitalisierung glaubt, hat da eine starke Dynamik erzeugt, nun müssen wir das noch auf den Boden bringen. Wo wir anderen vielleicht schon voraus sind, ist das Thema der DiGas (digitale Gesundheitsanwendungen), also „Apps auf Rezept“. Da haben wir von der Zulassung bis zur Abrechnung einen guten Prozess geschaffen, nun müssen ÄrztInnen noch um diese Apps wissen und sie auch verschreiben, dann wird die Nutzung sicher hoch.